Пародонтозом называется неинфекционное первично-дистрофическое заболевание пародонта. Пародонт — это комплекс тканей, включающий: альвеолярный отросток, связки зуба, дентальный цемент. В полости рта данный комплекс покрыт слизистой оболочкой десны. Основная функция пародонта — удержание зуба в челюстной кости.
При пародонтозе наблюдается рецессия десны, возникающая в результате рассасывания костной ткани. В таких условиях нарушается не только эстетика, но и сам процесс жевания. Лечение пародонтоза десен играет важную роль в дальнейшей реабилитации жевательного аппарата. Оно зависит от возраста пациента, длительности болезни, степени тяжести атрофических изменений.
На данный момент нет единой точки зрения о возникновении пародонтоза. Болезнь встречается у 10-13% стоматологических пациентов. К возможным причинам дистрофических процессов в пародонте относятся:
Основным этиологическим фактором в развитии пародонтоза является нарушение трофики тканей. При этом ткани пародонта замещаются на соединительную ткань, а корень зуба теряет допустимую физиологическую подвижность. Уменьшается уровень кости, а десна опускается вслед за костной тканью. Когда зуб обнажается более чем на 1/3 его длины, нарушается его устойчивость, появляется патологическая подвижность. Как правило, к дистрофическим изменениям присоединяется бактериальная микрофлора, провоцирующая воспаление.
Симптоматика пародонтоза обычно слабо выражена. Пациенты жалуются на:
Десневой край плотно прилегает к зубам, патологический пародонтальный карман отсутствует, твердые зубные отложения имеются не всегда. Кровоточивости десен во время чистки зубов не наблюдается. Часто развиваются некариозные поражения: эрозии, клиновидные дефекты, стираемость зубов. Патологический процесс носит генерализованный характер и наблюдается возле каждого зуба.
Визуально удлиняется коронка зубов, с помощью пинцета определяется их подвижность. На рентгеновском снимке обнаруживается снижение уровня межзубных перегородок на фоне плотной кости. При отсутствии лечения пародонтоза возникает выпадение зубов.
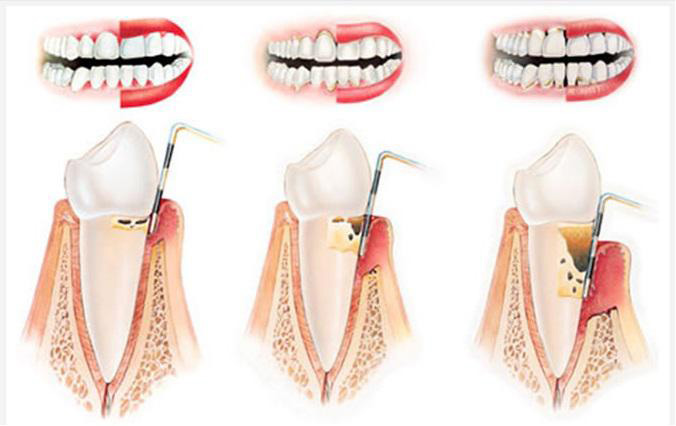
В практической стоматологии выделяют 3 степени тяжести заболевания:
Патологическая подвижность зубов может наблюдаться уже при средней степени тяжести пародонтоза. На последней стадии зуб оголяется на ½ его длины, уменьшаются межзубные перегородки. При откусывании жесткой пищи возможен вывих корня с его дальнейшим выпадением из лунки.
При отсутствии своевременного лечения патологическая подвижность зубов приводит к частичной или полной адентии. Нарушается жевание, наблюдается дисфункция височно-нижнечелюстного сустава. Изменяется конфигурация лица, оно укорачивается в длине, подбородок выставляется вперед.
Недостаточное пережевывание пищи нарушает дальнейшее расщепление пищевого комка в желудке. Организм испытывает дефицит витаминов и минералов, а в условиях сниженного иммунитета в полости рта развиваются инфекционные болезни. Повышается риск развития гингивита, пародонтита. Нередко встречаются случаи с периоститом, флегмоной, лимфаденитом ЧЛО, остеомиелитом челюсти. При тяжелых патологических процессах необходимо лечение в стационаре.
Прежде чем приступить к устранению признаков болезни, необходимо составить план лечения, соответствующий степени тяжести пародонтоза. Но важно помнить, что без устранения причины добиться желаемого результата от терапии невозможно. Лечение должно быть комплексным и индивидуальным.
В первую очередь необходимо провести следующие мероприятия:
Специфическое лечение направлено на оздоровление всего организма в целом, перевод обострения хронических болезней в ремиссию. Оно проводится у врачей соответствующих специальностей: терапевта, гастроэнтеролога, эндокринолога. Неспецифическое лечение направлено на улучшение обменных процессов в организме, а также на повышение физиологических функций.
К показаниям антибиотикотерапии относятся:
Одним из эффективных средств для профилактики инфекций полости рта является водный раствор хлоргексидина. Действие антисептика нацелено на уничтожение всех видов бактерий. Его используют в качестве полосканий, ротовых ванночек, аппликаций на десну. Природные антимикробные вещества в виде лекарственных растений оказывают противовоспалительное и вяжущее действие. Гальванизация и электрофорез улучшают кровообращение, способствуют улучшению обменных процессов, ликвидируют воспаление и стимулируют регенерацию костной ткани.
Лечение пародонтоза десен хирургическим методом проводится при тяжелых степенях болезни. Лоскутная операция подразумевает собой отслоение слизисто-надкостничного лоскута с вестибулярной и оральной стороны, удаление грануляционной ткани и поддесневых зубных отложений, введение остеопластических материалов в дефекты альвеолярного отростка.
После проведенных манипуляций накладываются швы, которые снимаются спустя 7-10 дней. В качестве остеопластических материалов могут быть использованы: аутогенные (донор — сам пациент), аллогенные (донор — другой человек), ксеногенные (донор — животное), аллопластические (синтетические) материалы. Такие компоненты вызывают развитие новой костной ткани, а также способствуют росту пародонтальных связок.
Без иммобилизации подвижных зубов проведение хирургического лечения приведет лишь к временному результату. Задачей ортопедической помощи при пародонтозе является нормализация жевательной нагрузки. Такое лечение способствует облегчению перегрузки пародонта, которая во многих случаях играет важную роль в развитии пародонтоза. Шинирование зубов применяется для фиксации зубов, устранении их подвижности. Шины могут быть установлены с вестибулярной, оральной или жевательной поверхности.
Успех лечения пародонтоза зависит от соблюдения рекомендаций лечащего врача, повторных визитов к стоматологу, контроля гигиенического состояния ротовой полости. Частота визитов к врачу индивидуальна для каждого пациента. В домашних условиях разрешается проводить массаж десен пальцами или ирригатором. Общее укрепление организма, рациональное питание и умеренные физические нагрузки помогут в реабилитации и профилактике пародонтоза.